当院を受診された男性患者さまに最初に行っていただく検査に「精液検査」があります。
これから受診を考えている皆様にとっては、「精液検査」とはどのような検査で何が分かるのか、なかなか馴染みがないかと思います。今回は、精液検査についてご紹介させていただきます。
【どんな検査?】
精液検査はご主人さまが初診の際に行い、その結果によって今後の治療方針が決まるくらい重要な要素となります。また精液所見は、同じ男性であっても採精した日によって大きく異なることが知られており、人工授精当日や体外受精当日の精液についても欠かさず精液検査を行い、方針に合った治療を行うことができるか確認しています。
【何が分かる?】
精液検査では、採取・提出して頂いた精液の「精液量」「精液1mlあたりの精子濃度」
「総精子数」「運動率」「形態」「精液中の白血球濃度」などを調べます。
これらの精液所見については、WHO(2010年)により基準値が設けられています。
○正常な精液所見の目安
精液量 1.5 mL 以上
精子濃度 1500万個/mL 以上
総精子数 3900万個/射精 以上
精子運動率 40% 以上(うち8割が前進運動精子)
正常形態精子 4% 以上(=奇形率96%未満)
精液中白血球 100万個/mL 未満
これらの所見により、どのような治療や受精方法が適しているかを医師が判断します。
詳しくは当院HPの「男性不妊について」のページをご覧ください。
精液検査の結果は、禁欲期間や体調によって左右されます。そのため、検査結果が不良であった場合は、再検査が必要となります。
【どのように検査している?】
精液検査の大まかな流れについてご紹介します。
検査する精液を受け取ったら、まずは精液をスポイトで吸い、精液の性状と精液量を確認します。精液の性状は、さらさらとした液状、粘性がある、または透明なゼリーが含まれているなどといった状態があり、これらについて確認しています。その後少量の精液をスライドガラスに乗せ、顕微鏡下で精子を確認します。
当院では主に「SMAS」という精子の解析装置を用いて解析を行っています。この解析装置を使う事で、人の目では確認できない、精子ひとつひとつの運動性や移動速度について測定することができます。
精子の形態と白血球の濃度については、培養士が目視で確認をしています。精子の形態が不良な場合は受精能に影響する可能性があるため、追加の検査を行うこともあります。
〈写真:SMAS〉
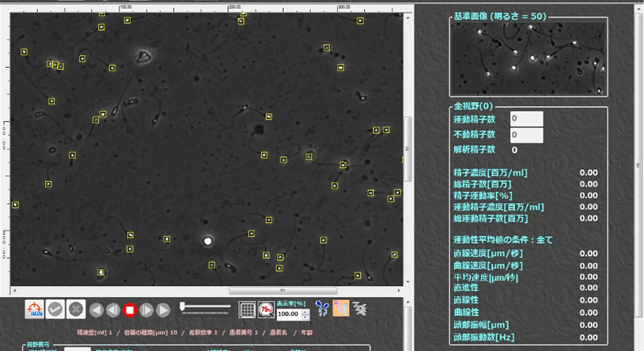
このようにコンピューターが精子を認識し(画像黄色枠)、3秒ほどの動画を撮って運動性や精子数を計測します。
【当院採精と精液持参について】
精液検査を行う際に、当院ではご主人さまに直接ご来院いただき、採精室にて精液採取をしていただきます。採取後すぐに精液検査を行うことで、運動性や精子の生存性などがより良い状態で正確な検査結果を得ることが可能です。初診時の精液検査については、原則として当院での採精をお願いしております。
〈写真:採精室〉

採精室は外来から離れた個室になっており、安心してご利用いただけます。
人工授精や体外受精の場合、人工授精実施日や採卵日は計画の時点から前後にずれる場合もあります。最終的に決定した実施日の朝にご主人が来院困難の場合、自宅で採精してから当院まで2時間前後以内に来院できれば、採卵当日に自宅採精・精液持参が可能です。
精液を持参される場合の注意点として、射出後の精液は急激な温度変化に弱いため、特に冬場などは、運搬中に精液が冷やされることで精子の運動性や生存性が低下してしまいます。これを避けるために、採精容器をアルミホイルやタオルなどで巻き、保温した状態で持参していただくことをお願いしています。
当院では、精子の急激な温度変化を防ぐ専用容器『SEED POD』も販売しております。これは採精容器をポット状の保温容器の中に入れることで、より常温の状態を保ったまま運搬することができる精液検体運搬専用の容器です。精子の運動性、生存性は受精能に大きく関係しているため、このような容器を使用して持参して頂く事を勧めております。
精液持参に関して不明な点がありましたら、来院時にご相談下さい。
仙台培養部






